
¿Cuáles son las consecuencias de un control glucémico inadecuado?
El control inadecuado de los niveles de glucosa puede dar lugar a complicaciones microvasculares, tales como nefropatía, retinopatía o pie diabético.1,2
Pie diabético3
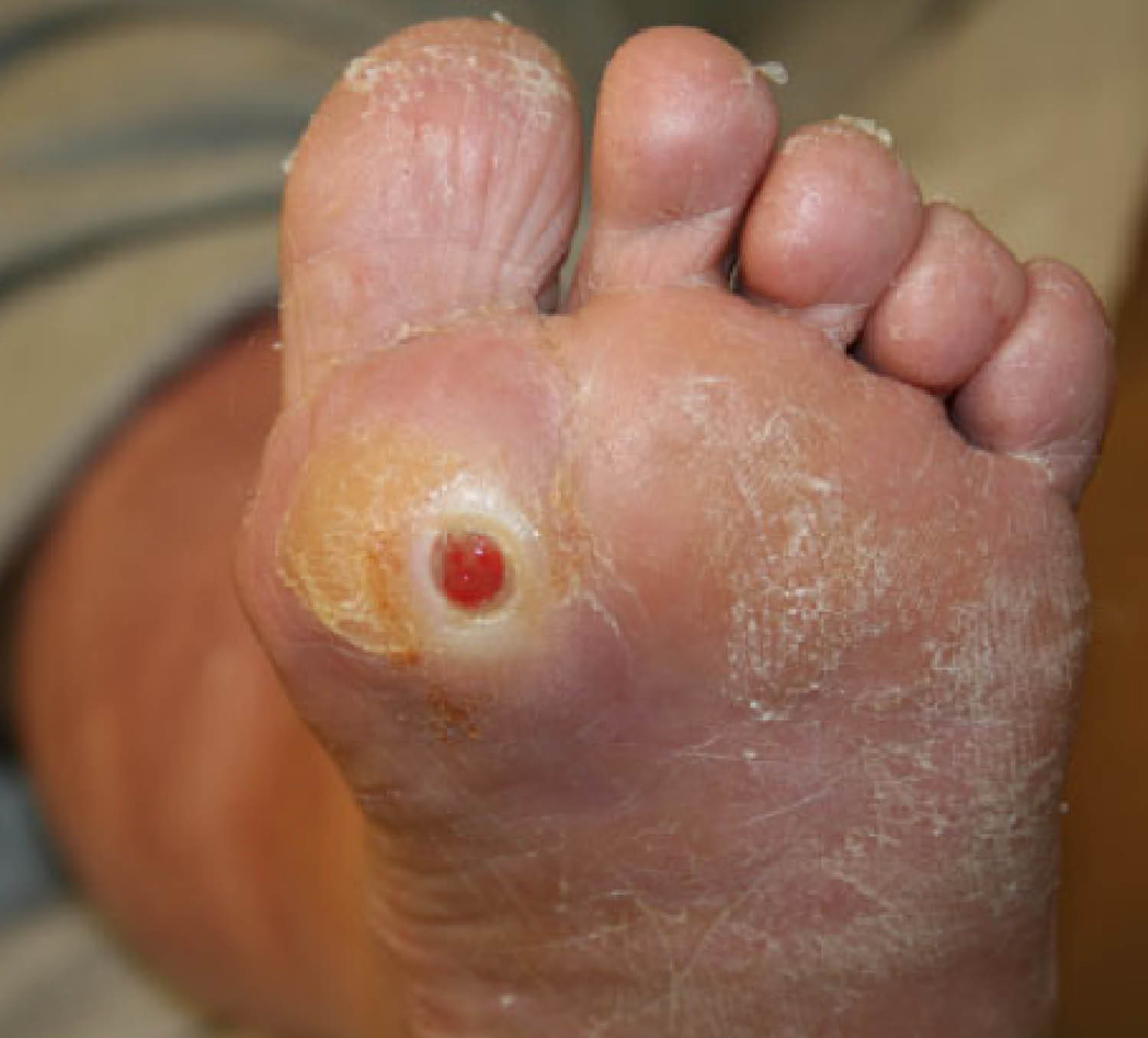
Fotografía del pie izquierdo de un paciente con neuropatía autonóma y úlcera plantar del pie diabético. La piel seca es propensa a agrietarse, fisurarse y ulcerarse, como se ilustra debajo de la cabeza del primer metatarsiano.
Del Core MA, et al. Foot & Ankle Orthopaedics. 2018;3(3).
Retinopatía diabética4
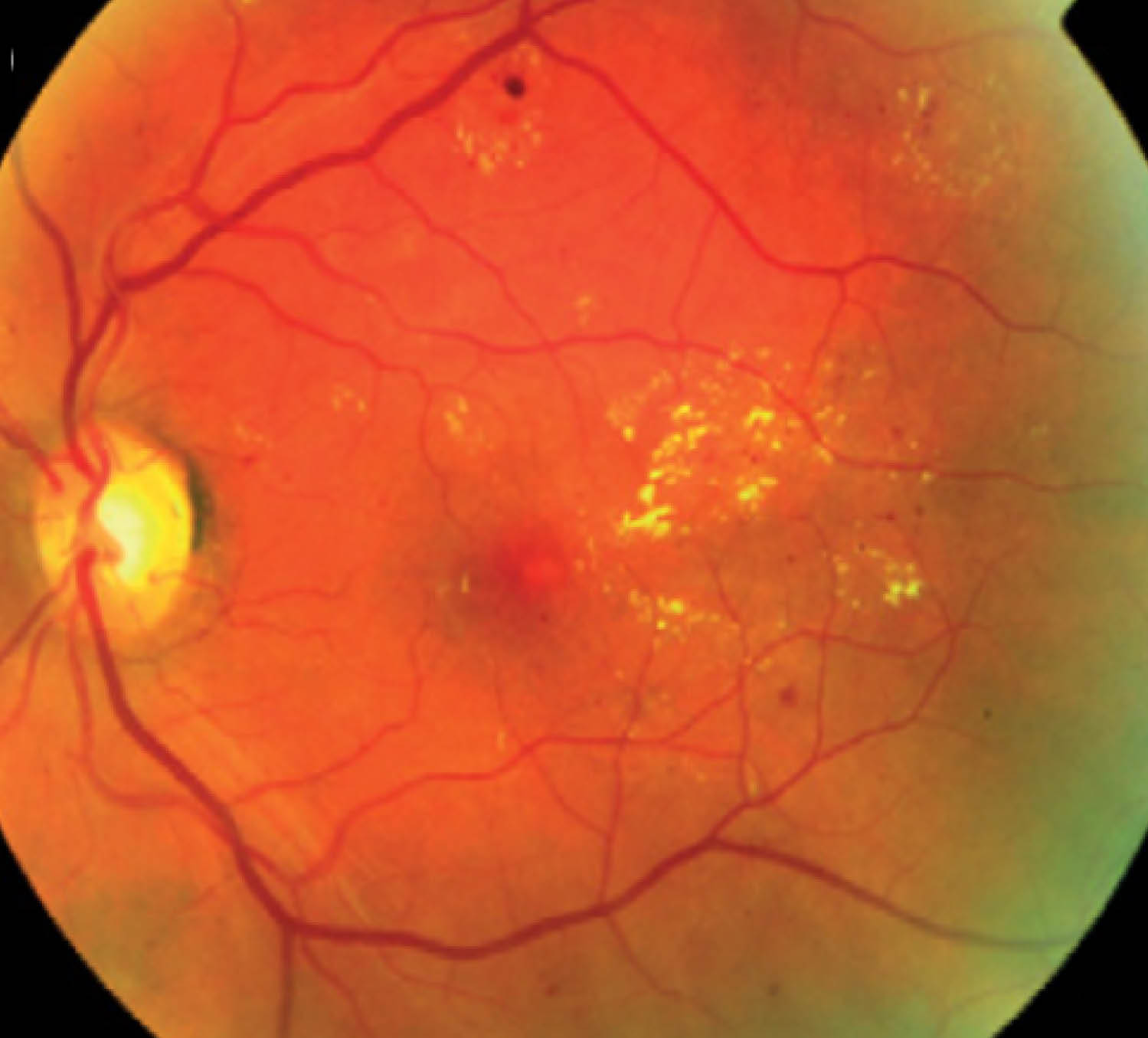
Retinopatía diabética no proliferativa con microaneurismas retinianos, hemorragias y exudados duros.
Del Core MA, et al. Foot & Ankle Orthopaedics. 2018;3(3).
¿Qué se recomienda para alcanzar un control glucémico adecuado?
Según las guías de tratamiento de la DM2, se recomienda un tratamiento escalonado con antidiabéticos orales antes de añadir insulina basal.5
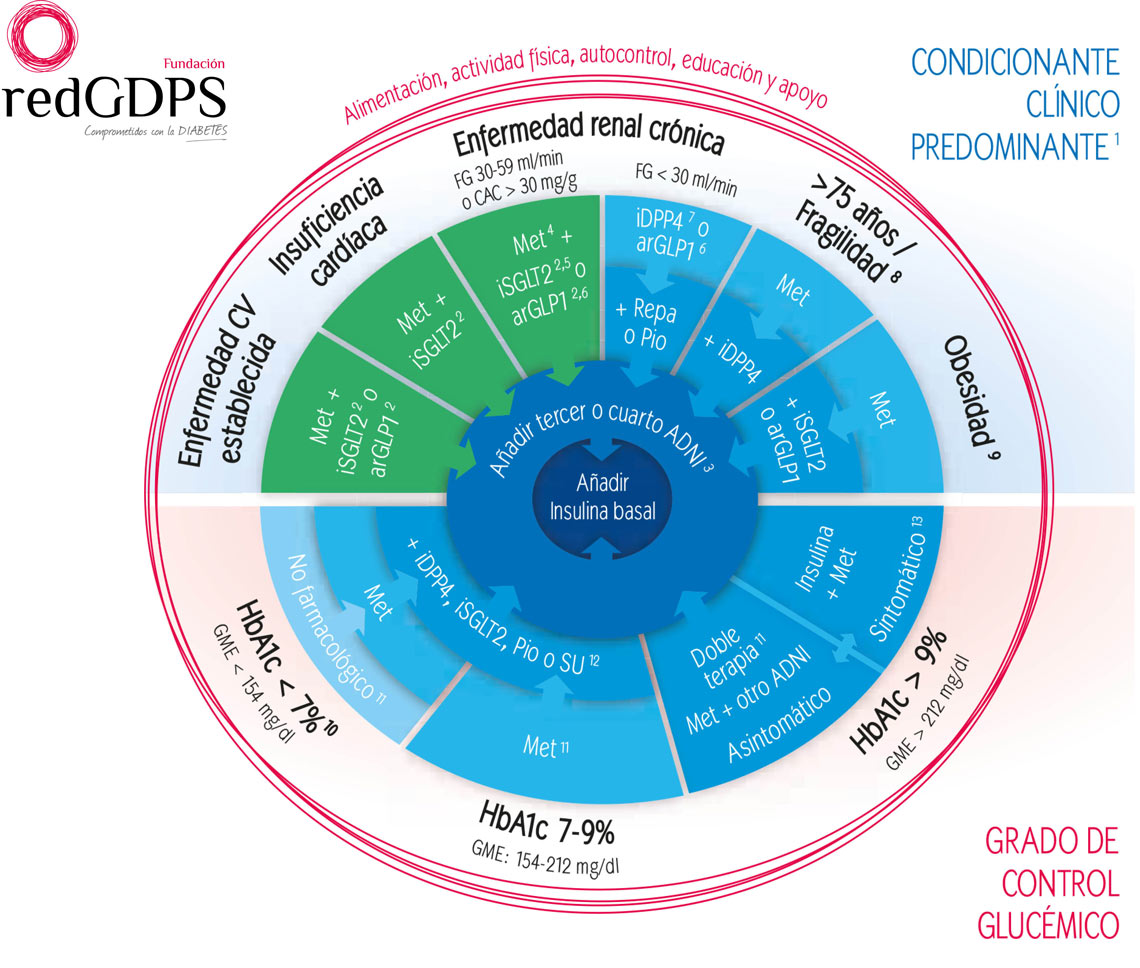
Objetivo personalizado. Reevaluar cada 3 a 6 meses.11
- La elección del fármaco según el condicionante clínico predominante prevalece sobre los valores de HbA1c. En color verde opciones con evidencias en reducción de eventos.
- iSGLT2 y/o arGLP1 con evidencias en reducción de eventos. En España, los arGLP1 solamente están financiados si IMC > 30 kg/ m2.
- No asociar iDPP4 con arGLP1; ni SU con repaglinida.
- Reducir dosis metformina a la mitad si FG < 45 ml/min y suspender si FG < 30 ml/min.
- Prescribir los iSGLT2 según la ficha técnica: no iniciar si FG<60 ml/min, suspender si FG < 45 ml/min (abril 2020).
- Liraglutida, Dulaglutida y Semaglutida se pueden prescribir si FG >15 ml/min.
- Reducir la dosis de acuerdo con la ficha técnica, excepto linagliptina que no requiere ajustes.
- Se recomienda desintensificar o simplificar los regímenes terapéuticos complejos para reducir el riesgo de hipoglucemia, especialmente en pacientes tratados con insulina o sulfonilureas con HbA1c < 6,5%.
- Si IMC > 35kg/m2 es preferible un arGLP1. Considerar también la cirugía bariátrica.
- Considerar un objetivo de HbA1c < 6,5% en pacientes jóvenes, de reciente diagnóstico, en monoterapia o tratamiento no farmacológico, evitando fármacos con riesgo de hipoglucemia.
- Reevaluar HbA1c a los 3 meses tras inicio o cambio terapéutico e intensificar tratamiento en caso de no conseguir el objetivo personalizado. Cuando se ha conseguido el objetivo, control de HbA1c cada 6 meses.
- Gliclazida o glimepirida.
- Clínica cardinal: poliuria, polidipsia y pérdida de peso.
Adaptada de Mata Cases M, et al. Diabetes Práctica. 2020;11:41-76.
¿Cuándo añadir TRAJENTA®?
TRAJENTA® es una opción terapéutica adecuada a añadir a iSLGT2 cuando se requiere intensificar el tratamiento para alcanzar el control de la glucemia.6
Inicio o aumento de dosis de insulina por grupos de tratamiento
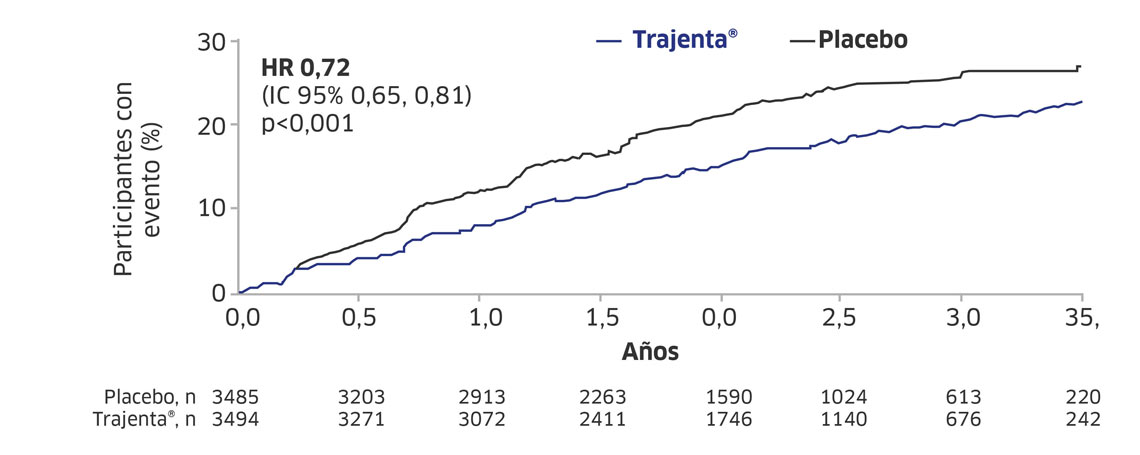
Rosenstock J, et al. JAMA. 2019;321(1):69-79.
Con TRAJENTA®, un menor número de pacientes necesitan iniciar o aumentar la dosis con insulina.7
¿Por qué elegir TRAJENTA®?

Añade EFICACIA
en la reducción de la glucemia.6,8
Mayor control glucémico añadido a iSGLT2.6

Aporta COMODIDAD.
Sin necesidad de ajuste de dosis y con la misma pauta posológica que los iSGLT2 de 1 vez al día.9,10

Demuestra SEGURIDAD.
Buen perfil de seguridad para combinar con iSGLT2.6

Haz clic a continuación para acceder a la Ficha Técnica de Trajenta®
PRESENTACIONES Y PRECIO: Trajenta 5mg, envase de 30 comprimidos recubiertos con película, PVP IVA: 55,75€
CONDICIONES DE PRESCRIPCIÓN Y DISPENSACIÓN: Medicamento sujeto a prescripción médica. Reembolsable por el Sistema Nacional de Salud. Aportación reducida.
ADNI: antidiabético no insulínico; arGLP1: análogo de los receptores del péptido similar al glucagón; CAC: cociente albúmina/creatinina; CV: cardiovascular; DE: desviación estándar; DM2: diabetes mellitus tipo 2; FG: filtrado glomerular; GME: glucemia media estimada; HbA1c: hemoglobina glicosilada; HR: hazard ratio; IC: intervalo de confianza; iDPP4: inhibidor de la dipeptidil peptidasa 4; iSGLT2: inhibidor del cotransportador de sodio y glucosa tipo 2; Met: metformina; Pio: pioglitazona; Repa: repaglinida; SU: sulfonilureas.
Referencias:
- Wu T, et al. J Diabetes Investig. 2018;9(2):244-255;
- Defronzo RA. Diabetes. 2009;58(4):773-95;
- Del Core MA, et al. Foot & Ankle Orthopaedics. 2018;3(3);
- Cheung N, et al. Lancet. 2010 Jul 10;376(9735):124-36.
- Mata Cases M, et al. Diabetes Práctica. 2020;11:41-76;
- Tinahones FJ, et al. Diabetes Obes Metab. 2017;19(2):266-274;
- Rosenstock J, et al. JAMA. 2019;321(1):69_79;
- Gallwitz B, et al. Lancet. 2012;380:475-83;
- Ficha técnica Trajenta®. Boehringer Ingelheim España, S.A. https://cima.aemps.es/cima/dochtml/ft/11707004/FT_11707004.html.
- Ficha técnica de JARDIANCE®. Boehringer Ingelheim Espana, S.A. https://cima.aemps.es/cima/dochtml/ft/114930014/FT_114930014.html.
También te puede interesar...
TRA0737.022023



