
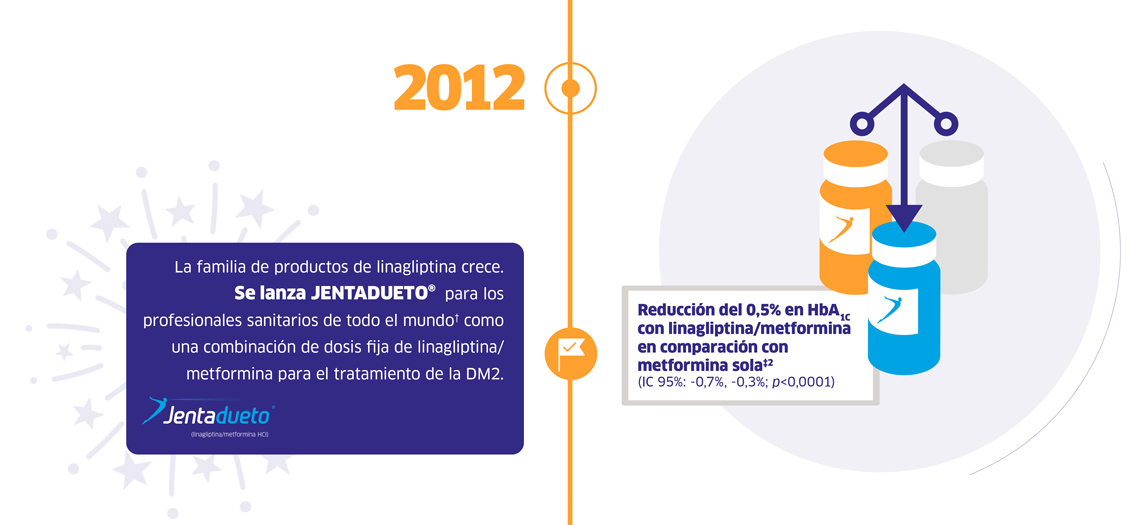
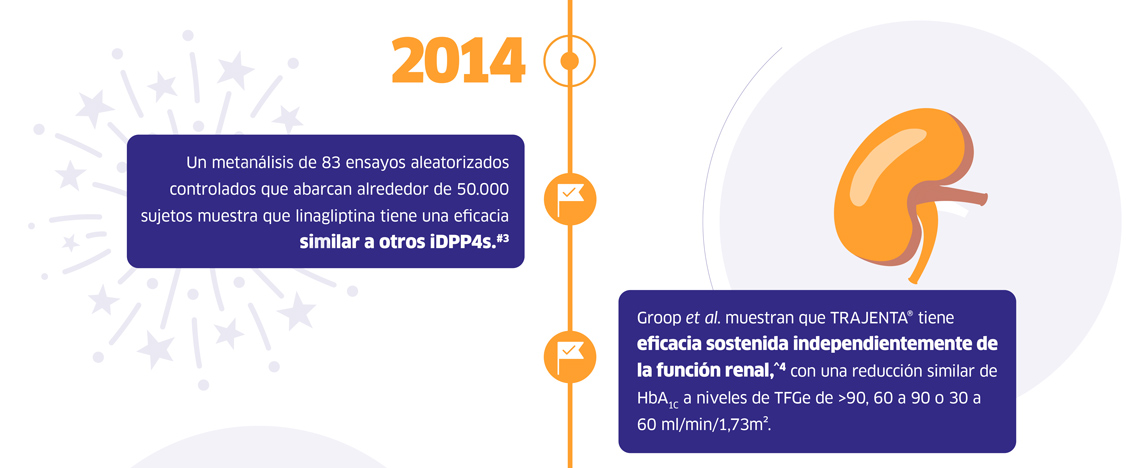




* TRAJENTA® fue aprobado por la Food and Drug Administration de los Estados Unidos (FDA) el 2 de mayo de 2011; TRAZENTA® fue aprobado por la Agencia Japonesa de Productos Farmacéuticos y Dispositivos Médicos (PMDA) el 1 de julio de 2011; TRAJENTA® fue aprobado por la Agencia Europea de Medicamentos (EMA) el 23 de agosto de 2011; TRAJENTA® fue aprobado por Health Canada el 3 de octubre de 2011; TRAJENTA® fue aprobado por la Administración de Productos Terapéuticos de Australia (TGA) el 21 de octubre de 2011. † JENTADUETO® fue aprobado por la Food and Drug Administration de los EE. UU. (FDA) el 30 de enero de 2012; JENTADUETO® fue aprobado por la Agencia Europea de Medicamentos (EMA) el 20 de julio de 2012. ‡ Ensayo de fase III de 24 semanas, doble ciego, controlado con placebo. Dos brazos recibieron 2,5 mg de linagliptina dos veces al día (BID) + dosis baja (500 mg) o alta (1.000 mg) de metformina BID. Cuatro brazos recibieron 5 mg de linagliptina una vez al día, 500 mg de metformina o 1.000 mg dos veces al día o placebo. Los pacientes con HbA1C ≥11,0% no fueron incluidos para la aleatorización y recibieron linagliptina + metformina en dosis altas. Valor inicial alto definido como HbA1C >8,5% a <11,0%. § CARMELINA® incluyó a 6,979 pacientes con albuminuria y enfermedad macrovascular previa y/o insuficiencia renal con o sin comorbilidades CV. CARMELINA® evaluó el per l de seguridad cardiovascular y renal de linagliptina frente a placebo. # Una revisión sistemática de ensayos clínicos aleatorizados, estudios de evaluación económica de la salud, revisiones sistemáticas y metanálisis, seguidos de metanálisis de comparación de tratamientos mixtos bayesianos primarios y metanálisis de comparación directa frecuentista secundaria utilizando un modelo de efectos aleatorios para comparar la seguridad y la eficacia de iDPP4 en pacientes con DM2 y control glucémico inadecuado. El cambio medio ponderado de HbA1c desde el inicio (IC 95%) para cada iDPP4 como monoterapia fue: para linagliptina, -0,74 (-0,96; -0,51); para alogliptina, -0,74 (-0,99; -0,49); para saxagliptina, -0,61 (-0,91; -0,31); para sitagliptina, -0,75 (-0,90; -0,60); y para vildagliptina, -0,67 (-0,87; -0,47). ^ Análisis de subgrupos preespecificado sobre datos agrupados de tres ensayos de fase III, aleatorizados y controlados con placebo; tratamiento en monoterapia, agregado a metformina y agregado a metformina más sulfonilurea. El cambio medio ajustado de HbA1c desde el valor basal con linagliptina fue de -0,63% (p<0,0001) en pacientes con una TFGe basal ≥90 ml/min/1,73 m2, -0,67% (p<0,0001) en pacientes con una TFGe basal ≥60 y <90 ml/min/1,73 m2 y -0,53% (p<0,01) en pacientes con TFGe basal ≥30 y <60 ml/min/1,73 m2. ** GLYXAMBI® fue aprobado por la Food and Drug Administration de los Estados Unidos (FDA) el 30 de enero de 2015; GLYXAMBI® fue aprobado por la Agencia Europea de Medicamentos (EMA) el 11 de noviembre de 2016. †† Análisis agrupado de 17 ensayos con duración de estudio ≥24 semanas; FAS (LOCF), todos los participantes que tenían un valor inicial y al menos una medición de HbA1c durante el tratamiento. El cambio medio ajustado de HbA1c desde el valor basal con linagliptina fue de -0,54% (IC 95%: -0,72, -0,36; p<0,0001) en pacientes con trastornos hepatobiliares (que incluyen esteatosis hepática, colelitiasis, trastornos hepáticos, hepatomegalia, pólipos en la vesícula biliar y hepatitis crónica). y -0,62% (IC 95%: -0,67, -0,57; p<0,0001) en pacientes sin trastornos hepatobiliares. ‡‡ El cambio medio de HbA1c (sin ajustar) desde el inicio, a las 24 semanas, con linagliptina fue de -2,0% en pacientes con IMC <25 kg/m2, -1,9% en pacientes con IMC ≥25 a <30 kg/m2, -2,0% en pacientes con IMC ≥30 a <35 kg/m2, y -2,2% en pacientes con IMC ≥35 kg/m2. §§ La variable principal de CARMELINA® fue el tiempo transcurrido hasta la primera aparición de cualquiera de los siguientes componentes: muerte CV, infarto de miocardio no mortal, ictus no mortal; la variable secundaria clave de CARMELINA® fue el tiempo transcurrido hasta la primera aparición de cualquiera de los siguientes componentes: muerte debido a enfermedad renal, ESRD sostenida o una disminución sostenida de ≥40% en TFGe desde el inicio; la hospitalización por insu ciencia cardíaca fue un resultado exploratorio. ## CAROLINA® incluyó 6.033 pacientes con uno o más de los siguientes: a) enfermedad vascular previa, b) evidencia de daño de órganos diana relacionado con el sistema vascular, c) edad: ≥70 años y d) ≥2 factores de riesgo CV (tabaquismo, hipertensión, duración de la DM2 ≥10 años, dislipidemia). CAROLINA® evaluó el perfil de seguridad CV de la linagliptina frente a la glimepirida. ^^ La variable principal de CAROLINA® fue el tiempo transcurrido hasta la primera aparición de cualquiera de los siguientes componentes: muerte CV, infarto de miocardio no mortal, ictus no mortal. La variable secundaria clave de CAROLINA® fue una variable compuesta de la sostenibilidad del tratamiento: la proporción de participantes con HbA1c ≥7,0% en la visita final sin medicación de rescate glucémico, sin episodios de hipoglucemia moderada o grave y sin aumento de peso >2% entre el final de titulación y visita final; debido a que la prueba confirmatoria de superioridad del resultado primario, 3P-MACE, en la población general no fue significativa, todos los análisis posteriores se consideran exploratorios
3P-MACE: evento cardiovascular mayor de 3 puntos; BID: dos veces al día; CV: cardiovascular; CVOT: ensayo de resultados cardiovasculares; DM2: diabetes mellitus tipo 2; ECV: enfermedad cardiovascular; ESRD: enfermedad renal en etapa terminal; HR: tasa de riesgo; IC: intervalo de confianza; iDPP4: inhibidor de la dipeptidil peptidasa 4; IMC: índice de masa corporal; TFGe: tasa de filtración glomerular estimada.
- Ficha técnica JENTADUETO®. Disponible en: https://www.cardiorrenal.es/fichastecnicas/3. Fecha de consulta: marzo 2021.
- Haak T, et al. Diabetes Obes Metab. 2012;14:565–74.
- Craddy P, et al. Diabetes Ther. 2014;5:1-41.
- Groop P, et al. Diabetes Obes Metab. 2014; 16:560-8.
- Inagaki N, et al. J Diabetes Complications. 2016; 30(8):1622-1630.
- Ross S et al. Postgrad Med. 2016; 128(8):747-754.
- Rosenstock J, et al. JAMA 2019; 321: 69-79.
- Rosenstock J, et al. Cardiovasc Diabetol 2018; 17:39.
- Marx N, et al. Diab Vasc Res. 2015; 12: 164-74.
- Rosenstock J, et al. JAMA. 2019;322(12):1155-1166.
- Rosenstock J, et al. Oral presentation at the 54th Annual Meeting of the European Association for the Study of Diabetes (EASD).
- Rosenstock J, et al. Oral presentation at the 79th de Scientific Sessions de la American Diabetes Association (ADA).
- Inagaki N, et al. Diabetol Int. 2019 Oct 22;11(2):129-141.
- Cooper M, et al. Diabetes Obes Metab. 2020; 1–12.
- Perkovic V, et al. Diabetes Care 2020 May; dc200279. https://doi.org/10.2337/dc20-0279.
- Kadowaki, T, et al. Diabetol Int. 2020. doi.org/10.1007/s13340-020-00447-5.
- Espeland MA, et al. Diab Obes Met 2020. doi: 10.1111/dom.14254.
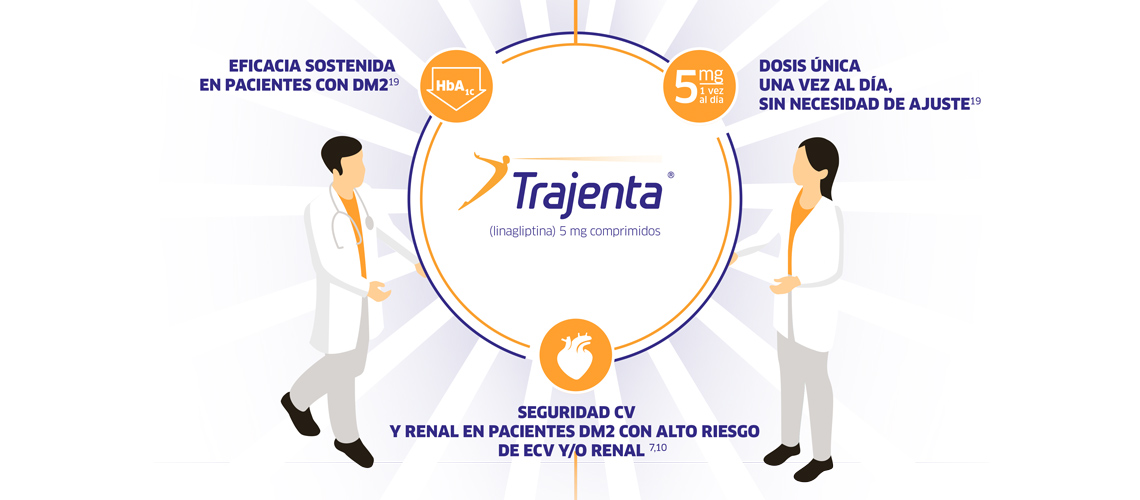
- American Diabetes Association. Diabetes Care 2021 Jan; 44(Supplement 1): S111-S124. https://doi.org/10.2337/dc21-S009.
- Ficha técnica TRAJENTA®. Disponible en: https://www.cardiorrenal.es/fichastecnicas/5. Fecha de consulta: marzo 2021.
